Rozmowa z mgr Anną Komorowską – psychologiem, pielęgniarką, specjalistką w dziedzinie pielęgniarstwa anestezjologicznego i intensywnej opieki, wieloletnim pracownikiem Kliniki Anestezjologii i Intensywnej Opieki, wykładowcą akademickim Warszawskiej Uczelni Medycznej.
 Pani Anno, ból towarzyszy każdemu z nas niejednokrotnie. Jednak istnieje coś takiego jak ból chroniczny, ostry, który się leczy. Kiedy ból staje się nie tylko sygnałem ale już chorobą?
Pani Anno, ból towarzyszy każdemu z nas niejednokrotnie. Jednak istnieje coś takiego jak ból chroniczny, ostry, który się leczy. Kiedy ból staje się nie tylko sygnałem ale już chorobą?
W klasyfikacji medycznej mówimy o bólu ostrym i przewlekłym. Głównym kryterium rozróżnienia rodzaju bólu jest czas jego trwania. Ból ostry charakteryzuje się dolegliwościami trwającymi do trzech miesięcy, jest to najczęściej ból receptorowy, pełni on funkcję ostrzegawczo – obronną. Może to być ból; urazowy, pooperacyjny, wieńcowy, rwa kulszowa lub kolka nerwowa.
Ból przewlekły trwa powyżej trzech miesięcy, ze względu na swój czas trwania i charakter jest już sam w sobie chorobą. W leczeniu bólu przewlekłego stosuje się różne leki i terapie łagodzące ból.
Ból jest odczuciem subiektywnym, dlatego jest nim wszystko to, co chory w ten sposób nazywa, bez względu na obiektywne objawy z nim związane.
Rola bólu jest, to najwcześniejszy naturalny sygnał chorobowy, który wskazuje na istnienie procesu chorobowego, wzywa do leczenia. Jednym z rodzajów bólu przewlekłego - jest ból neuropatyczny. Inicjowany jest pierwotnym uszkodzeniem lub dysfunkcją części układu nerwowego ośrodkowego: mózgu, rdzenia kręgowego czy pojedynczych nerwów budujących obwodowy układ nerwowy. Powstanie bólu neuropatycznego zależy od upośledzenia procesów regulacji neuronalnego przekazu sygnałów, które to procesy w większości przypadków kontrolują właściwą transmisję sygnałów i są w stanie zapobiec powstawaniu przewlekłego bólu neuropatycznego.
Jedną z grup pacjentów cierpiących dodatkowo na zespół bólowy są pacjenci onkologiczni.
Większość pacjentów z rozpoznaniem choroby nowotworowej, w schyłkowym okresie choroby doznaje bólu. Ból onkologiczny jest komponentą wszystkich rodzajów w/w dolegliwości bólowych w skład, którego wchodzą; ból somatyczny, ból trzewny, ból neuropatyczny, ból przetrwały pooperacyjny, ból spowodowany radio i chemioterapią.
Ale ból się leczy.
Tak. Warto o tym pamiętać i kiedy ból staje się już przewlekły trzeba zwrócić się o właściwą pomoc. Proszę pamiętać, że istnieją poradnie leczenia bólu, w których lekarze specjaliści pomagają pacjentom pokonać dodatkową dolegliwość jaką jest chroniczny ból. Nieleczony ból lub nieprawidłowo dobrana analgezja wiąże się z odczuwaniem przez podopiecznych wzmożonego lęku, nasilających się reakcji stresowych, powstanie PTSD – zespołu stresu pourazowo oraz może przyczynić się do powstania stanów depresyjnych oraz depresji. Nieprawidłowe stosowanie leczenia bólu, powoduje również zaburzenie w gojeniu się ran, zaburzenia krzepnięcia krwi, niedotlenienie mięśnia sercowego, niedokrwienie jelit, niedotlenienie płuc.
Celem leczenia bólu jest:
Rola pielęgniarki w kontakcie i leczeniu pacjentów bólowych jest nie do przecenienia.
To prawda. Przeprowadzenie rozmowy terapeutycznej z podopiecznym, wyjaśnienie konieczności zastosowania odpowiednich procedur medycznych, często minimalizują dyskomfort chorego, pozwalają na ułatwienie przejścia przez proces zdrowienia, unikanie niepożądanych efektów ubocznych leczenia przeciwbólowego. Rola edukacyjna pielęgniarki ma ogromne znaczenia dla chorego i jego rodziny.
Właściwe ustalenie przyczyny i natężania, zrozumienie czynników powodujących lęk i cierpienie chorego, odpowiedni dobór terapii i drogi podania leków, ustalenie dawki i przedziałów czasowych w podaży analgetyków, dzięki prawidłowej współpracy zespołów terapeutycznych znacząco wpłynie na poprawę skuteczności leczenia oraz zimniejszy odczuwanie przykrych dolegliwości dla chorego. Rolą pielęgniarki, jest także umiejętne zastosowanie skal do oceny dolegliwości bólowych, prawidłowe zebranie wywiadu pielęgniarskiego jak i właściwa diagnoza pielęgniarska.
Jak to wygląda w praktyce?
Dzięki stworzeniu skal do oceny siły ból, możemy wdrożyć skuteczną terapię i zapewnić podopiecznemu odpowiedni komfort bólowy. Wyróżniamy skalę słowną, w której zadaniem pacjenta jest dokonanie opisowej oceny natężenia bólu. Jest to skala pięciostopniowa, gdzie 0 oznacza brak bólu, 1 to ból słaby, 2 – ból umiarkowany, 3 – ból silny, 4 – ból bardzo silny, oceniany jako ból nie do zniesienia.
Najczęściej stosowaną skalą oceny bólu, jest skala numeryczna NRS, jest dość prosta do zastosowania przez personel medyczny i łatwa w zrozumieniu dla podopiecznych. Pacjent za pomocą 11 stopniowej skali oceny bólu, określa natężenie odczuwanych dolegliwości, gdzie 0 oznacza brak bólu a 10 to ból nie do wytrzymania, tak silny, że nie można już go w żaden sposób wytrzymać. Skala NRS jest dość dokładnie odwzorowuje odczuwane przez pacjenta cierpienia fizyczne, stosuje się ją u osób powyżej 9 r. ż. Ocenie podlega zarówno ból ostry jak i przewlekły.
Kolejna skalą jest skala wzrokowo – analogowa VAS – przedstawia ona w formie graficznej, natężenie bólu. Na linijce 10 cm, zaznaczone są zielonym kolorem dolegliwości odczuwane jako łagodne, wraz z nasilającym się bólem zmienia barwę na czerwoną. W niektórych skalach narysowane są buźki, od uśmiechniętej przez smutną do płaczącej. Odwzorowanie graficzne ułatwia wskazanie natężenia dolegliwości dzieciom i osobom, które nie potrafią w sposób słowny określić siły bólu. Przed zastosowaniem tej metody należy się upewnić, że pacjent dobrze odróżnia wartości skrajne.
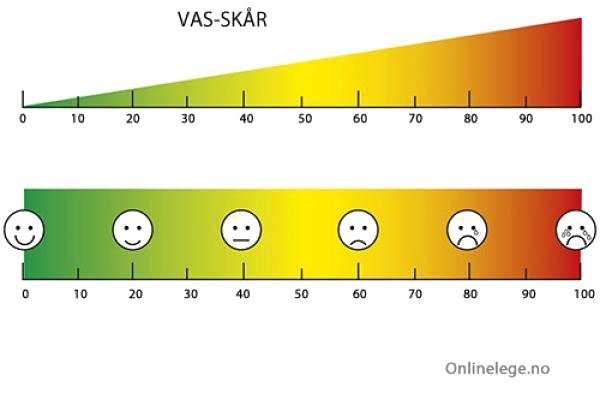
Skala obrazkowa jest bardzo często stosowana u dzieci poniżej 9 r.ż.

Do oceny bólu u najmłodszych pacjentów, stosuje się behawioralne metody do oceny bólu. Polegają one na obserwacji zachowań pacjenta i reagowaniu na odczuwane przez niego bodźce.

Kolorem zielonym zaznaczona jest normalna aktywność chorego, jest on zrelaksowany, śpi spokojnie. Kolorem niebieskim oznaczony jest neutralny wyraz twarzy. Pacjent może z nami rozmawiać, bawi się normalnie. Następnie fioletowa barwa oznacza, iż pacjent chroni bolącą część ciała, mniej się porusza, jest cichy, skarży się na ból. Pomarańczowy kolor oznacza, pacjenta wystraszonego, bardzo często zastygającego bezruchu, bojąc się że każdy wykonany przez niego gest będzie wiązał się z nasileniem przykrych dolegliwości. Kolor czerwony – to pacjent niespokojny, płaczący, nie daje się uspokoić, nie reaguje na proponowane zabawy, skarży się na silny ból.
Do oceny dolegliwości bólowych u pacjentów hospitalizowanych w Oddziałach Intensywnej Terapii stosuję się skalę BPS. Składa się ona z trzech kategorii oceniających: ekspresje twarzy, ocenę ruchową – kończyn górnych oraz ocenę współpracy pacjenta z respiratorem.
Oceniając ekspresję twarzy, zwracamy uwagę na 1- twarz zrelaksowana, 2 – twarz częściowa napięta, 3 – całkowicie napięta, 4 – wykrzywiona, mogą pojawić się łzy
Kategoria - kończyny górne ocenia 1 – bezruch, 2 – częściowe zgięcie, 3 – całkowite zgięcie z zaciśnięciem palców, 4- ciągły przykurcz.
Ostatnia kategoria to – relacja pacjent – respirator. 1 – pełna gotowość, pacjent współpracuje z respiratorem, 2 – pojawia się kaszel, istnieje możliwość prowadzenia oddechu kontrolowanego, 3 – pacjent zagryza rurkę intubacyjną, „kłuci” się z respiratorem. 4 – brak możliwości prowadzenia oddechu kontrolowanego, pacjent niespokojny, niewspółpracujący.
W skali behawioralnej oceniamy czy pacjent; marszczy czoło, zaciska powieki, otwiera oczy, zagryza rurkę intubacyjną, zaciska pięści, zgina kończyny górne, chwyta za rękę, broni się rękoma, usiłuje usiąść, próbuje wyjść z łóżka, napina całe ciało, sztywnieje, kręci się w łóżku, zgina kolana, wykonuje ruchy kończynami dolnymi. Oceniając pacjenta w Oddziale Intensywnej Terapii należy również zwrócić uwagę na parametry życiowe tj.; hipertensja, tachykardia, tachypnoe, hipoksja, wzrost temperatury ciała, kaszel, zaczerwienienie twarzy, wzmożona potliwość, drżenia mięśniowe.
Pani Anno, jak przejść przez chorobę bólową?
Fundamentalne znaczenie dla pacjenta z chronicznym bólem jest prawidłowa współpraca zespołów terapeutycznych w skład których wchodzą lekarze, pielęgniarki, fizjoterapeuci, psycholodzy. Nie bez znaczenia jest także prawidłowa edukacja rodziny pacjenta, która uławia współpracę i zwiększa szanse na uniknięci stanów depresyjnych u podopiecznych. W leczeniu dolegliwości bólowych nie zwykle pomocne są poradnie leczenia bólu, w których pracują doświadczeni anestezjolodzy, zajmujący się terapiami modalnymi w leczeniu bólu. Bardzo ważnym elementem w leczeniu choroby bólowej jest zastosowanie prawidłowej terapii nie tylko farmakologicznej, ale również często stosowanie właściwej fizjoterapii i psychoterapii, zapewniają podopiecznemu komfort życia bez bólu. Wiele szpitali w obecnym czasie stara się uzyskać certyfikat „Szpital bez bólu”, ponosząc dodatkowe nakłady finansowe, w celu edukacji personelu medycznego odnośnie rodzajów dolegliwości bólowych, umiejętnego rozpoznania natężenia bólu, jak i jego prawidłowego leczenia. Dzięki temu możemy zapewnić choremu tzw. komfort bólowy.
Instytut Kształcenia Podyplomowego
Kadr Medycznych
Ul. Bobrowiecka 9, 00-728 Warszawa
T: 22 559 22 02
E: sekretariat@ikpmed.wumed.edu.pl